افزایش تنگی و کاتتر و فشار شریان ریوی نرمال در نوزادان چیست
افزایش تنگی و کاتتر و فشار شریان ریوی نرمال در نوزادان چیست در سایت جسارت
شریان
ریوی ,فشار شریان ریوی,فشار شریان ریوی نرمال,تنگی شریان ریوی,تنگی شریان
ریوی در نوزادان,کاتتر شریان ریوی,افزایش فشار شریان ریوی,کاتتر شریان ریوی
چیست
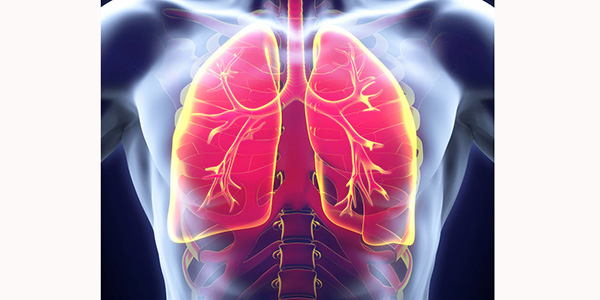
توضیحاتی در مورد شریان ریوی
شریان
به رگهایی که خون را از قلب به سایر اندامها منتقل میکنند و باعث زنده
مان ما می شوند میگویند. سرخرگ ششی و سرخرگ آئورت دو سرخرگ اصلی متصل به
قلب هستند. شریان از سه بخش اینتیما و مدیا و ادوانتیش تشکیل شده است. بخش
اینتیما درونیترین که از بافت سنگفرشی تک لایه است و زیر آن بافت همبند
پشتیبان و تیغهٔ الاستیک آن را از مدیا جدا میکند. در مدیا عروق خونی و
عضله صاف داریم. سرخرگ دیواره ضخیمتری نسبت به سیاهرگ دارد ولی قطرداخلی
آن کمتر از سیاهرگ است. بافت سرخرگ شامل بافتهای پوششی، ماهیچهای و
پیوندی است. همهٔ سرخرگها خون روشن (خون حاوی اکسیژن) را منتقل میکنند به
جز سرخرگهای ششی که خون تیره (خون حاوی کربن دی اکسید) را منتقل میکنند.
در این مطلب از سایت جسارت در مورد افزایش تنگی و فشار شریان ریوی نرمال در نوزادان چیست صحبت میکنیم امیدواریم مورد توجه قرار بگیرد.
شریان
ریوی که به انگلیسی به آن Pulmonary artery می گویند ، شریان مهمی است که
خون فاقد اکسیژن را از بطن راست قلب به ریه میبرد تا در آنجا تبادل گاز
انجام شود. این شریان در واقع تنها شریانی است که حاوی خون فاقداکسیژن است.
این شریان از دریچه شریان ریوی آغاز و پس از چند سانتیمتر (در زیر قوس
آئورت) به دو شریان ریوی راست و چپ تقسم میشود. هر کدام از این دو شریان
خون را به یکی از ریهها منتقل میکند؛ پس از انجام تبادلات گازی در ریه
خون دارای اکسیژن از طریق وریدهای ریوی به دهلیز چپ منتقل میشود.
بیماری مزمن انسدادی مسیر هوایی
بیماری
مزمن انسدادی شُش (به انگلیسی: chronic obstructive lung disease یا COLD)
و بیماری مزمن انسدادی مسیر هوایی (به انگلیسی: chronic obstructive
airway disease یا COAD) معروف است، نوعی بیماری انسدادی ریوی است که با
محدود بودن علامت مسیر هوایی به صورت مزمن شناسایی میشود. این بیماری به
مرور زمان بدتر میشود. اصلیترین نشانههای این بیماری شامل مواردی همچون تنگی نفس، سرفه و ایجاد خلط سینه است. بیشتر افرادی که “”برونشیت مزمن”” دارند، به COPD مبتلا میشوند
یک
بیماری ناشایع و پیشرونده است و معمولاً در صورت عدم درمان، منجر به مرگ
بیمار میشود. میانگین بقا پس از تشخیص بیماری بدون درمان، تقریباً سه سال
است. متغیرهای مرتبط با بقای کم عبارتند از نارسایی قلبی، پدیده رینود،
فشار بالای دهلیز راست، افزایش قابل ملاحظه فشار میانگین شریان ریوی و کاهش
شاخص قلبی، حداکثر بروز IPAII، بین سنین ۲۰ و ۴۵ سال است و این بیماری
زنان را بیش از مردان درگیر میکند. علت IPAH مشخص نیست. با این حال، برخی
موارد در خانوادهها رخ میدهند که پرفشاری فامیلی شریان ریوی (FPAH)
نامیده میشود. علت ژنتیکی FPAH شناسایی شده و ناشی از جهش در گیرنده
پروتئین ریختزای استخوان نوع ۲ و گیرندههای مرتبط از خانواده عامل رشد
تغییر دهندهٔ میباشد. برخی موارد پرفشاری شریان ریوی با علت ناشناخته با
بیماریهای دیگر مثل عفونت HIV، اسکلرودرمی، سیروز کبدی و مصرف داروهای ضد
اشتها ارتباط دارند. مشخصات بافتشناختی IPAH، تغییرات در هر دوی
دستگاههای شریانی و وریدی هستند. درگیری شریانها شایعتر است و تغییرات
در انتیما، مدیا و ادوانتیس دیده میشوند. هیپرتروفی عضلات صاف مدیا، ضخیم
شدگی ادوانتیسی و ترومبوز درجایی شریانهای کوچک ریوی دیده میشوند. شبکه
شبکه شدن شریانهای ریوی (plexogenic pulmonary arteriopathy)، یک یافته
کلاسیک در IPAH است و شامل هیپرتروفی لایهٔ مدیا، تکثیر و فیبروالاستوز
لایهٔ انتیما و آرتریت نکروزان میشود. ضایعه شبکه مانند، تکثیر غیرطبیعی سلولهای اندوتلیوم ریوی همراه با کانالهای شکاف مانند میباشد.
هایپرتنسیون ریوی
هایپرتنسیون ریوی یا پُرفشاری شش در پزشکی به افزایش فشار خون در سرخرگ ریوی یا سیاهرگ ریوی و بطورکل افزایش فشار خون در عروق ششها شناخته شدهاست و منجر به تنگی نفس، سرگیجه،
غش کردن، تورم پا و علائم دیگر میشود. فشار خون ریوی میتواند یک بیماری
شدید با کاهش در تحمل فعالیت بدنی و نارسایی قلبی درنظر گرفته شود
پیشگیری از بیماری مزمن انسدادی ریه
با کم کردن میزان قرار گرفتن در معرض عوامل شناخته شده این بیماری میتوان از آن جلوگیری کرد. این امر با تلاشهایی برای کاهش سیگار
کشیدن و افزایش کیفیت هوای محیطهای داخلی و خارجی نیز همراه است.
درمانهای بیماری COPD شامل این موارد میشود: ترک سیگار، واکسیناسیون،
توانبخشی و مواد استنشاقی گشادکننده برونش و کورتیکواستروئیدها. درمان
طولانیمدت با اکسیژن یا پیوند ریه میتواند برای برخی افراد مناسب باشد.
برای آنهایی که بدتر شدن و حاد شدن را به صورت دورهای دارند، ممکن است به
استفاده از داروهای متعدد و بستری شدن در بیمارستان نیاز باشد. در جهان،
این بیماری حدود ۳۲۹ میلیون نفر، تقریباً پنج درصد از جمعیت دنیا را مبتلا
ساخته است. در سال ۲۰۱۲، این بیماری سومین عامل اصلی در مرگ افراد بوده که
بیش از ۳ میلیون نفر را به کام مرگ فرستاده است. این میزان مرگ به دلیل
افزایش نرخ سیگارکشیدن و بالارفتن میانگین سنی جمعیت در بسیاری از کشورها
افزایش مییابد.
تنه مشترک شریانی
تنه
مشترک شریانی (Truncus Arteriosus) نوعی ناهنجاری مادرزادی میباشد که در
آن یک شریان بزرگ از قاعده قلب خارج شده و از همان شریان بزرگ، شریان
کرونر، جریان خون سیستمیک و یک یا دو شریان ریوی قبل از شریان براکیوسفالیک
جدا میشود. در مقایسه با این ضایعه، در (A.P window) دو دریچه از قاعده
قلب خارج شده و لزوماً VSD وجود ندارد ولی در تنه مشترک شریانی معمولاً زیر
دریچه یک VSD بزرگ وجود دارد. ناهنجاری تنه مشترک شریانی در انسان دارای
چهار نوع مختلف میباشد: تیپ ۱: درست کمی بعداز دریچه ترونکال، یک دهانه
شریان ریوی وجود دارد که یک تنه شریان ریوی کوتاه دارد. تیپ ۲: دهانه شریان
ریوی راست و چپ شروع مشترک دارند و تنه شریان ریوی وجود ندارد. تیپ ۳:
دهانه شریان ریوی راست و چپ جدا و دور از هم هستند. تیپ ۴: شریان ریوی راست
و چپ مشخصی از تنه شریان صعودی جدا نمیشود، بلکه شریانهای متعددی از
آئورت نزولی جدا میشوند. این نوع Truncus معمولاً با آترزی پولمونر قابل
تشخیص نیست.
بیماری مزمن انسدادی ریه و دخانیات
عامل
خطر اصلی برای بیماری COPD در سطح جهانی دخانیات است. حدود بیست درصد از
افراد سیگاری در معرض خطر ابتلا به COPD هستند، و نیمی از آنهایی که در
تمام عمرشان سیگار کشیدهاند، به این بیماری مبتلا خواهند شد. در ایالات
متحده و بریتانیا، ۸۰ تا ۹۵ درصد از افراد مبتلا به COPD یا در حال حاضر
سیگاری هستند یا این که قبلاً سیگار میکشیدهاند. احتمال پیشرفت بیماری با
میزان زمان کلی قرار گرفتن در معرض دود سیگار افزایش مییابد. علاوه بر
اینها، زنان بیشتر از مردان در برابر اثرات زیانبار سیگار کشیدن آسیبپذیر
هستند. برای افراد غیرسیگاری، استنشاق دود سیگار افراد سیگاری در بیست
درصد از موارد عامل این بیماری بودهاست. دیگر انواع دخانیات مانند،
ماریجوانا، سیگار برگ و قلیان
نیز ممکن است ایجاد خطر نمایند .زنانی که در دورهٔ بارداری خود سیگار
میکشند، ممکن است که خطر ابتلای کودک خود به بیماری COPD را افزایش دهند
از
اکو داپلر به عنوان یک روش غیرتهاجمی در اندازه گیری فشار شریانی ریوی
استفاده می شود. این روش، با روش کاتتریسم استاندارد می باشد، مقایسه شده
است. از 75 بیمار کاندید کاتتریسم قلب راست، 62 بیمار که نارسایی تریکوسپید
داشتند، مورد بررسی با داپلر قرار گرفته و با استفاده از فرمول برنولی، از
روی سرعت جت نارسایی تریکوسپید، فشار شریان ریه محاسبه شد. در این مطالعه
برخلاف مطالعات دیگران فشار تخمینی دهلیز راست به گرادیان بدست آمده اضافه
نشده و مقایسه نتایج بدست آمده به روش اکوداپلر و کاتتریسم، ضریب همبستگی
بالایی را نشان می دهد.
بیماری مزمن انسدادی ریه و آلودگی هوا
آن
دسته از آتشهای پختوپز خانه که بهندرت تهویه میشوند و اغلب با
سوختهایی همچون سوخت زیستتوده همچون چوب و فضولات حیوانات ایجاد میشوند،
باعث آلودگی هوای محیطهای داخلی میشوند و یکی از عوامل اصلی بیماری COPD
در کشورهای درحال توسعه محسوب میشوند. این نوع آتشها توسط حدود سه
میلیارد انسان برای پختوپز و گرم کردن به کار میروند که در نتیجه سلامت
این افراد تحت تأثیر این آتشها قرار میگیرد و در این میان زنان به خاطر
در معرض بودن زیادتر تأثیر بیشتری میبینند. این سوختها به عنوان سوخت
اصلی در هشتاد درصد خانههای هندوستان، چین و کشورهای جنوب صحرای آفریقا به
کار میروند. مردمی که در شهرهای بزرگ زندگی میکنند، در مقایسه با مردم
مناطق روستایی بیشتر در معرض بیماری COPD هستند. در حالی که آلودگی هوای
شهری عاملی کمکی در تشدید این بیماری است، نقش کلی آن به عنوان عامل بیماری
COPD نامشخص میباشد. در مناطقی که کیفیت هوای نامناسبی دارند، به عنوان
مثال آنهایی که تحت تأثیر گازهای خروجی هستند، عموماً میزان بیشتری بیماری
COPD مشاهده میشود. اگرچه به اعتقاد بسیاری از کارشناسان اثر کلی آن در
برابر دود سیگار کمتر است.
سرخرگ کاروتید درونی
سرخرگ
کاروتید درونی (به انگلیسی: Internal carotid artery) از مهمترین
سرخرگهای سر و گردن است که از سرخرگ کاروتید مشترک منشعب میگردد. به
سرخرگ کاروتید درونی، خوابرگ
درونی و شریان سبات داخلی هم گفتهاند. دو سرخرگ کاروتید درونی وجود دارد
که از سرخرگ کاروتید (سبات) مشترک همان طرف جدا میگردند. شاخههای سرخرگ
کاروتید درونی در خونرسانی به نواحی پیشین مغز نقش دارند. تغذیه خونی بخش
پشتی (خلفی) مغز از طریق سرخرگ مهرهای (ورتبرال) و سرخرگ قاعدهای
(بازیلار) صورت میگیرد. دو شاخه انتهایی سرخرگ کاروتید درونی، سرخرگ مغزی
میانی و سرخرگ مغزی پیشین نامیده میشوند. سرخرگهای کاروتید درونی و مغزی
پیشین در حلقه ویلیس شرکت میکنند.
تشدید حاد بیماری مزمن انسدادی ریه
تشدید
حاد بیماری (بدتر شدن ناگهانی علائم) معمولاً با عفونت یا آلایندههای
محیطی یا گاهی اوقات با عوامل دیگری همچون درمانهای نامناسب بیشتر میشود.
عفونت در ۵۰ تا ۷۵ درصد از موارد، منشأ آلودگی به این بیماری است. که در
این میان باکتریها ۲۵ درصد، ویروسها ۲۵ درصد و هر دو با هم نیز ۲۵ درصد
را به خود اختصاص دادهاند. آلایندههای محیطی هم شامل کیفیت هوای داخلی و
هم کیفیت هوای خارجی میشود. قرار گرفتن در معرض دود سیگار خود یا دیگران
خطر را افزایش میدهد. همچنین هوای سرد نیز میتواند نقش داشته باشد، چرا
که بیشتر موارد تشدید بیماری معمولاً در زمستان اتفاق میافتد. کسانی که به
بیماریهای شدید پنهان دیگر مبتلا هستند، موارد تشدید بیماری بیشتری
دارند: در بیماری خفیف ۱٫۸ در هر سال، در بیماری حالت متوسط دو تا سه در هر
سال، و حالت شدید ۳٫۴ در سال. کسانی که موارد بسیاری از تشدید بیماری را
دارند، میزان کاهش عملکرد ریههایشان بیشتر است. آمبولی ریوی (لخته شدن خون در ریهها) میتواند نشانههای بیماری را در افرادی که از قبل مبتلا به COPD شدهاند، بدتر نماید.
شریان فمورال
سرخرگ رانی یا شریان فمورال
(Femoral artery) شریان بزرگی است که در هر طرف از ادامه شریان ایلیاک
خارجی تشکیل میشود. سرخرگ رانی خون پا را تامین میکند. نبض شریانی در ناحیه
فمورال اغلب قابل لمس است. این شریان در بالای ران به دو بخش تقسیم میشود :
شریان رانی عمقی (Deep femoral artery) که به عمق ران رفته و تغذیه عضلات و
استخوان ران را به عهده دارد. شریان رانی سطحی (Superficial femoral
artery) که در قسمت سطحی ران به سمت پایین تا پشت زانو آمده و در آنجا
شریان پوپلیته را تشکیل میدهد. وظیفه اصلی این شریان خونرسانی به زانو و
پایینتر از آن است. هر بخش خود به شاخه های متعددی تقسیم میشود مثلاً شاخه
های شریان فمورال سیرکومفلکس خارجی از شریان رانی عمقی هستند و شاخه های
ژنیکولر و سورال از شریان رانی سطحی.
آزمایش تنفس سنجی
آزمایش تنفسسنجی اندازهٔ مسدود بودن مسیر هوایی موجود را میسنجد
و عموماً بعد از استفادهٔ bronchodilator به کار میرود که نوعی درمان
برای باز کردن مسیرهای هوایی است. دو مؤلفهٔ اصلی با این تشخیص اندازهگیری
میشوند: حجم هوای تنفسی تحمیلی در یک ثانیه (FEV1) از تنفس که بیشترین
میزان هوایی است که میتواند در اولین ثانیهٔ تنفس وارد ریهها گردد و
ظرفیت حیاتی تحمیلی (FVC) که بیشترین میزان هوایی است که میتواند در یک
نفس عمیق وارد ریهها شود. معمولاً ۷۵ تا ۸۰ درصد از میزان FVC در اولین
ثانیه خارج میشود و FEV 1نسبت FVC کمتر از هفتاد درصد در شخصی با علائم
COPD نشان میدهد که وی مبتلا به این بیماری شدهاست. بر اساس این معیارها،
آزمایش تنفسسنجی میتواند از قبل به تشخیص در سالمندان بینجامد معیار
مؤسسهٔ ملی مزایای کلینیکی علاوه بر اینها شامل اندازهٔ FEV 1 کمتر از
هشتاد درصد پیشبینی شدهاست. شواهد استفاده از تنفسسنجی برای افرادی که
فاقد علائم هستند در تلاش برای تشخیص زودتر شرایط نتیجه قاطعی ندارد و در
نتیجه در حال حاضر توصیه نمیشود. بیشترین میزان جریان تنفسسنجی (حداکثر
سرعت نفس کشیدن)، که معمولاً در تشخیص بیماری آسم به کار میرود، برای شناسایی COPD کافی نیست
مطالب مرتبط :